Leishmaniose e o meio ambiente: conservação é prevenção (V.2, N.5, P.7, 2019)
Tempo estimado de leitura: 10 minute(s)
Felipe Trovalim Jordão é bacharel em Ciência & Tecnologia e bacharel em Ciências Biológicas, ambos pela Universidade Federal do ABC (UFABC). Atualmente é mestrando na Pós-graduação em Biossistemas também pela UFABC.
Muito se fala sobre a necessidade de se conservar e proteger o meio ambiente, especialmente aqui no Brasil, país que possui a maior biodiversidade do planeta. Os motivos que se dão são os mais diversos possíveis: a potencial descoberta de novos produtos e medicamentos, a manutenção dos sistemas hídricos que abastecem a população, a prevenção da extinção de espécies que são importantes para o ecossistema como um todo e para os humanos etc.
Porém, um dos grandes motivos para a conservação do meio ambiente (e que quase nunca é mencionado) é evitar os riscos de surgimento e proliferação de doenças silvestres na população urbana.
Zoonoses são doenças infecciosas causadas por bactérias, vírus e parasitas que se espalham entre animais e humanos. Desde a pré-história, as ações humanas influenciam o quanto e quais patógenos, organismos capazes de causar doenças, acabam afetando a população. Devido à sedentarização e ao contato constante com animais domesticados, as populações humanas ficaram cada vez mais vulneráveis às zoonoses.
No Brasil, o desmatamento e a expansão urbana sobre áreas de floresta que vêm ocorrendo nas últimas décadas têm sido os maiores fatores causadores de surtos e epidemias de doenças tropicais, como a Dengue, a Zika e a Chikungunya. Dentre essas doenças que circulam em ambientes silvestres e que podem afetar humanos e animais domésticos está a leishmaniose.
A leishmaniose é uma zoonose muito comum em regiões mais rurais, podendo também ser conhecida por nomes mais populares como calazar ou úlcera-de-bauru. Ela é considerada uma doença negligenciada, ou seja, uma doença que tipicamente ocorre em populações de baixa renda que habitam locais onde a ação do poder público ocorre bem abaixo do esperado ou é inexistente.
Essa doença possui três formas clínicas. A primeira é a leishmaniose cutânea, cujos sintomas são o surgimento de lesões ulcerosas na pele. A segunda forma é a leishmaniose mucocutânea, na qual essas lesões acabam se formando nas mucosas e cartilagens, podendo causar desfiguração da face do infectado. A terceira e mais grave forma da doença, a leishmaniose visceral, pode ser letal se não tratada adequadamente e possui vários sintomas como aumento do baço e fígado, febre alta, diarréia, fraqueza e anemia.
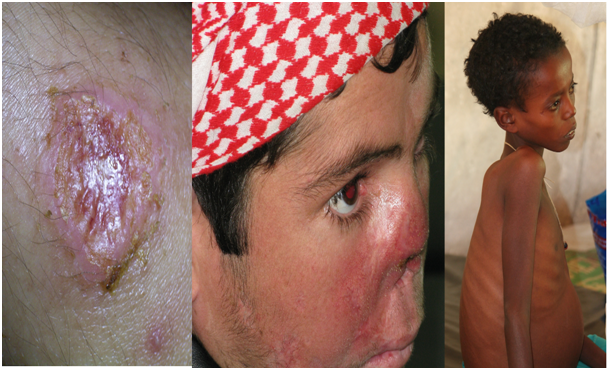
As 3 formas clínicas da leishmaniose. Da esquerda para à direita: leishmanioses cutânea, mucocutânea e visceral. Fonte: WHO.
De acordo com a Organização Mundial da Saúde, em 2017, 94% dos casos de leishmaniose ocorreram em apenas sete países: Brasil, Etiópia, Índia, Quênia, Somália, Sudão e Sudão do Sul. Especificamente no Brasil, 97 milhões de pessoas vivem em áreas de risco de infecção das formas cutânea e mucocutânea da doença, havendo uma média anual de 25.763 novos casos no período entre 1995 e 2014. O país também representa 96% das infecções pela forma visceral no continente americano e a taxa de fatalidade, nesses casos, vem aumentando nos últimos anos.
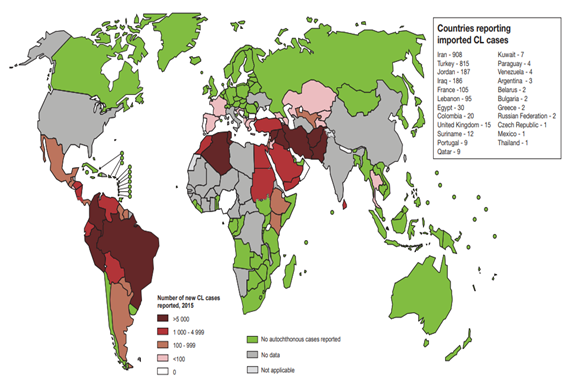
Mapa de casos registrados de leishmaniose cutânea e mucocutânea em 2016. Fonte: WHO.
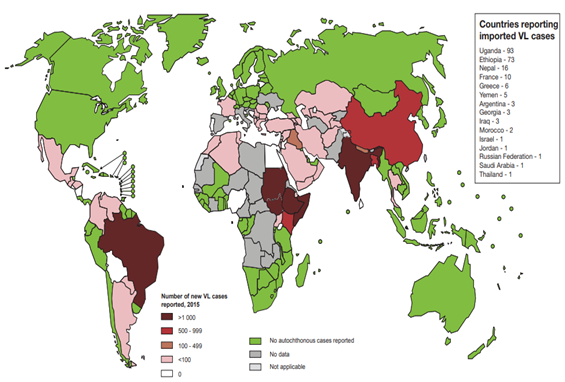
Mapa de casos registrados de leishmaniose visceral em 2016. Fonte: WHO.
A leishmaniose é causada por um protozoário parasita do gênero Leishmania e transmitida por mosquitos flebotomíneos que se alimentam de sangue, popularmente conhecidos como mosquito-palha. Esse parasita é encontrado nas regiões tropicais de todo o planeta e sua origem estimada denota de milhões de anos atrás.
Aqui nas Américas, há evidências bem antigas da presença da doença em populações humanas, como as cerâmicas indígenas do Peru que representam pessoas com lesões e deformidades faciais típicas da leishmaniose.

Um Huaco (cerâmica) mochica (povo indígena pré-inca) com deformidades faciais típicas da leishmaniose mucocutânea. Fonte: ALTAMIRANO-ENCISO, 2005.
Em ambientes silvestres no Brasil, os reservatórios de Leishmania, ou seja, seus hospedeiros naturais, são mamíferos vertebrados como bichos-preguiça, macacos, cotias, quatis, pacas, tamanduás e alguns outros animais silvestres nativos das regiões tropicais. Entretanto, ao se introduzirem nesses ambientes, os humanos e animais domésticos (principalmente os cães) podem acabar entrando no meio do ciclo natural do parasita e se infectar, contraindo, assim, a leishmaniose.

Esquerda: O mosquito-palha, transmissor da leishmaniose. Fonte: WHO. Direita: Concentração urbana em vegetação de Mata Atlântica na Serra do Mar. Fonte: Manual de vigilância da leishmaniose tegumentar. BRASIL, Ministério da Saúde, 2017.
Nas últimas décadas, como o Brasil vem sofrendo cada vez mais com um processo de expansão de áreas urbanas sobre suas florestas tropicais, os hospedeiros naturais da Leishmania acabam deixando de frequentar as áreas onde o parasita circula (seja por extinção ou simplesmente porque se afastam dos locais da floresta próximos às casas), o que acaba estimulando que mosquitos-palha infectados se alimentem do sangue dos humanos e de cães agora presentes na região, proliferando, assim, a leishmaniose na população local.
Somando isso ao desmatamento e à urbanização de áreas de floresta, já há estudos indicando que os mosquitos que transmitem a forma mais grave da doença, a leishmaniose visceral, estão conseguindo se adaptar ao ambiente urbano, ou seja, esses mosquitos, que antes viviam somente em áreas de mata, estão, aos poucos, conseguindo sobreviver e proliferar em cidades, semelhante ao que aconteceu com o mosquito Aedes aegypti, transmissor de diversas doenças como dengue e febre-amarela, que está completamente adaptado ao meio urbano.
Não há vacinas para a prevenção da leishmaniose e a forma visceral da doença é difícil de ser diagnosticada, já que ela pode ser facilmente confundida com outras doenças e as regiões mais afetadas por ela possuem baixo acesso a um sistema de saúde de qualidade para o tratamento adequado.
Levando tudo isso em conta e também a crescente expansão do ambiente urbano e desmatamento de áreas em que o parasita circula, essa parasitose, que já é uma realidade em diversas partes do país, pode se tornar, no futuro, uma doença com a qual a maior parte dos brasileiros terão de se preocupar, especialmente se a possibilidade de adaptação dos mosquitos transmissores ao meio urbano se concretizar.
Além do mais, esses patógenos estão adaptados ao ambiente das matas tropicais latino-americanas há milhões de anos, ou seja, não há como simplesmente nos livrarmos deles.
Considerando tudo isso, há fortes justificativas para que haja maior investimento no desenvolvimento de vacinas contra a doença. Porém, neste momento, a forma mais rápida e eficaz de se combate-la é evitar o contato com os mosquitos transmissores, com algumas atitudes paliativas que podem ajudar na prevenção da leishmaniose: usar repelentes e roupas compridas ao adentrar em áreas de mata, instalar telas de mosquiteiro finas em janelas e portas e evitar o acúmulo de lixo orgânico que podem atrair animais silvestres portadores de Leishmania.
Em longo prazo, a maneira mais efetiva de lidar com o problema seria um maior monitoramento e controle do povoamento e desmatamento nas áreas em que o parasita circula. Mas, para isso acontecer, o poder público deve compreender a importância do investimento nos esforços em conservação de áreas naturais, não só como meio de manter a biodiversidade local, mas também como um meio de prevenção e controle de doenças. Talvez assim, no futuro, essa doença deixe de ser classificada como uma “doença negligenciada” no Brasil.
Imagem destacada: Vista aérea da Serra da Cantareira no bairro Jardim Peri Novo, em São Paulo Eduardo Knapp/Folhapress
Referências
[1] https://www.who.int/leishmaniasis/en/
[2] https://agencia.fiocruz.br/leishmaniose
[3] ASHFORD, R. W. The leishmaniases as emerging and reemerging zoonoses. International Journal for Parasitology, v. 30, n. 12–13, p. 1269–1281, 2000.
[4] JONES, B. A. et al. Zoonosis emergence linked to agricultural intensification and environmental change. Proceedings of the National Academy of Sciences, v. 110, n. 21, p. 8399–8404, 21 maio 2013.
[5] RANGEL, E. F.; VILELA, M. L. Lutzomyia longipalpis (Diptera, Psychodidae, Phlebotominae) and urbanization of visceral leishmaniasis in Brazil. Cadernos de Saúde Pública, v. 24, n. 12, p. 2948–2952, dez. 2008.
[6] RODRIGUES, M. G. DE A. et al. The role of deforestation on American cutaneous leishmaniasis incidence: spatial-temporal distribution, environmental and socioeconomic factors associated in the Brazilian Amazon. Tropical Medicine and International Health, v. 24, n. 3, p. 348–355, 1 mar. 2019.
[7] BRASIL, Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento de Vigilância das Doenças Transmissíveis. Manual de vigilância da leishmaniose tegumentar [recurso eletrônico], Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento de Vigilância das Doenças Transmissíveis. – Brasília : Ministério da Saúde, 2017. 189 p. : il.
[8] ALTAMIRANO-ENCISO, A. J. et al. Sobre a origem e dispersão das leishmanioses cutânea e mucosa com base em fontes históricas pré e pós-colombianas. História, Ciências, Saúde-Manguinhos, v. 10, n. 3, p. 853–882, dez. 2005.
Acesse às redes sociais do blog. Estamos no Twitter!